La torsion oculaire†††††††††††
Introduction
et dťfinition
On
peut dťfinir la torsion oculaire comme une rotation de líúil autour de son axe
optique. Cette dťfinition purement clinique est certainement valable dans la
majoritť des cas, mais il y a des circonstances dans lesquels cette dťfinition
est insuffisante.
Les
troubles oculomoteurs les plus importants, dans lesquels la torsion oculaire a
une importance primordiale dans le diagnostic et le traitement sont des
troubles avec une dysfonction des muscles obliques.
Anatomie
des muscles oculomoteurs, en abrťgť
L'oblique
supťrieur (grand oblique) a pour origine le tendon de Zinn. Il longe l'angle
supťro-interne de l'orbite et se poursuit par un tendon avant d'atteindre la
trochlťe. AprŤs son engagement dans la trochlťe le tendon change de direction
pour sí insťrer dans le quadrant postťrieur et supťro-externe du globe
oculaire. Pour l'opťrateur, la proximitť de la veine vortiqueuse
supťro-temporale est importante. Sa portion musculaire a une longueur d'environ
30 mm. Sa portion tendineuse a ťgalement une longueur de 30 mm qui se rťpartit
comme suit: 10 mm pour la partie rťtro-trochlťaire, 2 ŗ 3 mm pour la partie
intra-trochlťaire et 18 mm pour la partie prť-trochlťaire, dont 10 mm sont
situťs entre la trochlťe et le bord interne du droit supťrieur.
L'oblique
supťrieur est le muscle oculaire montrant le plus souvent des anomalies. La
largeur de l'insertion et la distance du limbe sclťrocornťen varient bien plus
souvent que pour les autres muscles.
L'oblique infťrieur (petit oblique) est le seul muscle qui nía pas líapex
orbitaire pour origine. Il prend naissance dans la partie infťro-interne de
l'orbite en bas et en arriŤre de l'orifice supťrieur du canal lacrymo-nasal. Il
est le plus court des muscles oculomoteurs et ne mesure que 37 mm de long, et,
parce quíil nía pas de tendon, il est le muscle le plus long de tous. Son corps
musculaire croise la face infťrieure du droit infťrieur. AprŤs ce croisement il
s'enroule sur la sclťrotique pour síinsťrer latťralement au droit externe au
niveau du mťridien horizontal. La partie postťrieure de l'insertion est ŗ la
mÍme hauteur que la macula et en est sťparťe par seulement 2 ŗ 4 mm.
Les
donnťes suivantes nous paraissent indispensables pour comprendre la
physiopathologie des muscles obliques:
1.
L'ťlťvation et l'abaissement de l'oeil sont exťcutťs en
principe par le droit supťrieur et le droit infťrieur. MÍme en adduction du
globe oculaire, 80% de l'ťlťvation et l'abaissement sont accomplis par les
droits verticaux. C'est la raison pour laquelle une parťsie trochlťaire n'est
pas accompagnťe par une rťduction significative de l'excursion de l'oeil.
2.
La fonction principale de l'oblique supťrieur est
l'incycloduction. La fonction secondaire la plus importante est l'abaissement
du globe qui augmente en adduction. De mÍme, la fonction de líoblique infťrieur
est l'excycloduction qui est bien plus prononcťe en abduction qu'en adduction
du globe. La fonction secondaire la plus importante du petit oblique est
l'ťlťvation du globe qui augmente en adduction. La fonction tertiaire des deux
obliques est l'abduction.†
3.
La fonction d'un muscle peut Ítre bien estimťe dans le
contexte d'une parťsie de ce muscle. Si par exemple vous avez une parťsie du
droit supťrieur, vous avez une dťviation verticale qui devient de plus en plus
grande au fur ŗ mesure que líon tente d'ťlever l'oeil parťtique. Dans une
parťsie du nerf trochlťaire il y a surtout une excyclotropie qui se manifeste.
On observe ťgalement une dťviation verticale qui, par rapport ŗ une parťsie
d'un droit supťrieur ou infťrieur, est beaucoup plus petite. La diffťrence,
dans ces deux conditions, est frappante si vous comparez l'excursion
monoculaire. Dans une parťsie du nerf trochlťaire vous pouvez observer une
rťduction de l'abaissement qui est tellement faible qu'elle peut mÍme vous
ťchapper. Par contre dans une parťsie d'un droit vertical l'oeil parťtique a
souvent des difficultťs ŗ passer la ligne mťdiane horizontale.
4.
Les six muscles oculaires travaillent dans leurs fonctions
secondaires d'une faÁon complťmentaire. Si par exemple le droit supťrieur et
l'oblique infťrieur sont simultanťment innervťs, il y a une action synergique
qui rťsulte dans une ťlťvation du globe. En mÍme temps l'incycloduction du
droit supťrieur est antagonisťe par l'excycloduction de líoblique infťrieur.
Líinnervation peut Ítre distribuťe entre ces deux muscles de faÁon qu'une
ťlťvation du globe soit possible sans cycloduction oculaire supplťmentaire.
Nous avons le mÍme modŤle pour l'abaissement du globe.
Troubles
des muscles obliques
Les
troubles des muscles obliques les plus importants sont:
-
la parťsie de l'oblique supťrieur acquise
(= parťsie du nerf trochlťaire, anglosaxons: acquired superior oblique palsy )
rťsultant dans une rťduction de la fonction de l'oblique supťrieur
-
la parťsie de l'oblique supťrieur congťnitale
(synonymes: le strabisme sursoadducteur, anglosaxons 'congenital fourth nerve
palsyí) se manifeste aprŤs une pťriode plus ou moins longue de compensation
-
Sursoadduction comme symptŰme d'une ťsotropie congťnitale
-
syndrome de Brown, qui se manifeste avec un blocage de líťlťvation en
adduction. La forme primaire (anomalie du grand oblique, qui ne peut pas
relacher quand le globe se lŤve en adduction) peut etre congťnitale ou acquise.
Syndrome de Brown comme effet secondaire observť parfois aprŤs un plissement du
tendon du grand oblique.
…tiologie
d'une parťsie du l'oblique supťrieur acquise
(= parťsie du nerf trochlťaire)
1.
traumatisme cr‚nien
2.
problŤme vasculaire.
3.
tumeurs
4.
inflammations diverses
5.
autres
…tiologie
d'une parťsie du l'oblique supťrieur congťnitale
(hypothŤses)
1.
rťsultat d'une parťsie oculaire congťnitale ou prťcoce.
2.
l' absence d'un ligament qui inhiberait la contraction de l'oblique infťrieur.
Ce manque d'inhibition rťsulterait dans une hyperfonction de l' oblique
infťrieur, se manifestant avec une ťlťvation accentuťe en adduction du globe.
Ďhyperfonction primaire de l'oblique infťrieur' aprŤs Bielschowsky
3.
variabilitť de l'insertion des muscles obliques. (thťorie de
sagitallisation du Mr. Gobin: Si l'angle entre la direction de l'oblique
supťrieur et l'axe du globe est nettement plus grand que l'angle entre la
direction de l'oblique infťrieur et l'axe du globe, l'ťlťvation, comme fonction
secondaire du petit oblique, sera plus grande que l'abaissement secondaire du
grand oblique. En mÍme temps l'excycloduction -fonction primaire du petit
oblique- serait rťduite par rapport ŗ l'incycloduction du grand oblique qui,
elle, serait augmentťe.† Le rťsultat
d'une telle constellation serait un strabisme sursoadducteur avec une
incycloduction. L'expťrience par contre nous montre qu'un strabisme
sursoadducteur est en gťnťral associť ŗ une excycloduction.
4.
'hypothŤse d'un effect de poulie: il est postulť que le
droit supťrieur pourrait exercer un effet de poulie sur le grand oblique ce qui
changerait l'axe de traction de ce muscle et rťsulterait dans une augmentation
de la fonction d'abduction. Si la force musculaire reste constante une telle
augmentation de l'abduction serait associťe ŗ une diminution des autres
fonctions du grand oblique. Si la fusion est bonne ce dťsťquilibre musculaire
est bien compensť. Par contre dans des conditions dans lesquelles la qualitť de
la fusion diminue, le systŤme peut dťcompenser. En effet nous observons souvent
la dťcompensation d'un strabisme sursoadducteur dans lí‚ge mŻr. Líaffirmation
selon laquelle le strabisme sursoadducteur aurait une origine mťcanique qui est
compensťe par la fusion est soutenue par l'observation suivante : une interruption
de la vision binoculaire par occlusion d'un oeil chez des personnes normales a
comme rťsultat une motilitť de l'oeil occlus qui ressemble ŗ un strabisme
sursoadducteur.
5.
La derniŤre hypothŤse qui explique l'origine d'une
dťcompensation d'un trouble oblique a rťcemment ťtť prťsentťe par Joe Demer et
collaborateurs. Ce groupe a montrť ŗ l'aide de la MRI que chez des patients
avec un strabisme sursoadducteur† il y
avait une dislocation des poulies. Les poulies†
reprťsentent des tuyaux fibro-musculaires qui s'ťtendent de l'origine du
muscle jusqu' ŗ l'ťquateur du globe et dans lesquels glissent tťlťscopiquement
les muscles oculaires. Síagissant du strabisme sursoadducteur, nous ne savons
pas si le dťplacement des poulies en est la cause ou la consťquence. (Dīailleurs
cette hypothŤse ťtait deja prťsentťe par Jean Bernard Weiss dans les Bulletins
de cette sociťtť en 1966, oý il a dťcrit les syndromes alphabťtiques comme
consťquence dīune cyclotropie)
Diagnostic
clinique
La
cycloduction peut varier († augmenter ou
diminuer) dťpendant de la direction du regard. C'est pour cela qu'il est
absolument nťcessaire de la mesurer non seulement en position primaire mais
dans les diffťrentes directions du regard, au minimum en PP et dans les
positions cardinales. Dans une parťsie trochlťaire on ne se rend compte d'une
atteinte bilatťrale que si onmesure la cyclodťviation dans les 9 directions du
regard. Dans une parťsie bilatťrale, la dťviation verticale† peut se compenser puisque le dťficit
d'abaissement du globe va dans la mÍme direction. Par contre, l'excycloduction
s'additionne des deux cŰtťs.
Mesurement de la
cyclodťviation
cylindres
de Maddox petit
cylindres
de Maddox grand
paroi-tangentielle
de Harms: Cette mťthode qui est basťe sur le principe de la confusion a comme
seule condition une correspondance rťtinienne normale, ce qui est le cas dans
la majoritťe des parťsies acquises et congťnitales. Un verre rouge foncťe est
tenue devant l'oeil fixant ce qui fait que le patient avec cet oeil ne voit que
la lumiŤre au centre de la paroi, le reste est invisible. Avec un pointeur vert
qui est uniquement perÁu par l'oeil non-fixant il pointe le lieu de la paroi oý
est perÁu le point rouge. La distance entre la lumiŤre centrale et l'endroit
sur lequel le pointeur vert est localisť indique la grandeur de la dťviation.
Comment
mesurer la cyclotropie : líobjet de fixation níest plus une lumiŤre
ponctuelle mais une ligne lumineuse blanche. Cette ligne lumineuse peut Ítre
orientťe par une commande ťlectrique et parcourt les graduations díun
rapporteur. Líúil couvert du verre rouge sombre perÁoit exclusivement une ligne
lumineuse rouge. Líautre úil est ouvert et perÁoit líenvironnement. On demande
au patient de faire abstraction de la ligne blanche et de placer la ligne rouge
perÁue oblique ŗ líhorizontale, au moyen de la commande ťlectrique. La torsion
se lit alors directement sur le rapporteur de la paroi.
Example
d'un examen ŗ la paroi tangentielle de Harms chez un patient avec une parťsie
de l'oblique supťrieure acquise de
l'oeuil droite:
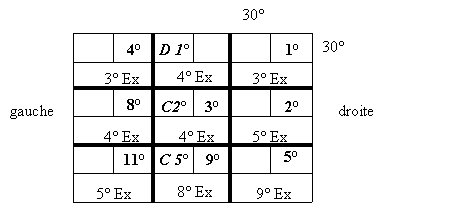
Pour
chaque direction visuelle on obtien trois chiffres. Le chiffre ŗ gauche indique
la dťviation horizontale avec un 'D' pour divergent et 'C' pour convergent. Le
chiffre ŗ droite dans le quadrant spťcifie la dťviation verticale et le
troisiŤme chiffre en dessous des deux autres caractťrise la cyclotropie avec
les lettres 'ex' pour excyclotropie et 'in' pour incyclotropie.
Example
d'un examen ŗ la paroi tangentielle de Harms chez un patient avec une parťsie
de l'oblique supťrieure congťnitale de
l'oeuil droite:
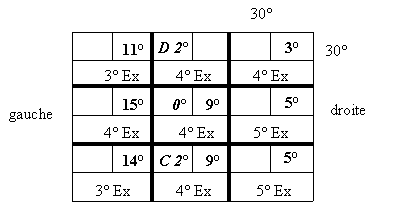
Si
on compare les deux tableaux on rťalise que la dťviation verticale est plus
accentuťe chez les parťsies congťnitales que chez les parťsies acquises et
qu'elle est relativement concomitante de haut en bas. Chez les parťsies
acquises -par contre- la dťviation verticale augmente, plus le regard va vers
le bas. Contrairement ŗ la dťviation verticale, la cyclotropie est plus grande
et plus incomitante dans les parťsies que dans les parťsies congťnitales. Ce
comportement diffťrent de la dťviation verticale et de la cyclotropie† se manifeste dans la configuration du champ
visuel.
Champ
visuel binoculaire d' une parťsie acquise (ŗ gauche) et congťnitale† (ŗ droite) de l' oblique supťrieure
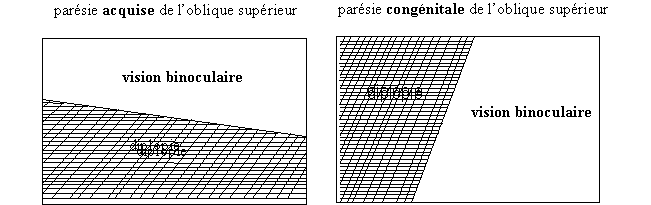
Dans
les parťsie congťnitales de
líoblique supťrieur la zone dans laquelle les patients sont capables de vision
binoculaire est sťparťe de la zone dans laquelle il y a diplopie par une ligne
plus ou moins verticale. Dans les parťsies acquises de líoblique supťrieur ces deux zones sont sťparťes par une
ligne horizontale.
Ces
critŤres importants pour le diagnostique diffťrentiel des deux conditions
peuvent Ítre complťtťs par d'autres critŤres qui sont les suivants:
Diagnostique
diffťrentiel de la parťsie acquise et congťnitale de l' oblique supťrieure
parťsie
de lĎoblique supťrieure†††
condition acquise †††††††††††††††††††† †††††††condition congťnitale
†††††††††††
diplopie:†††††††††††††††††††††††††††††††† toujours
prťsente††††††††† ††††††††††† †††† graduelle,
peut Ítre absente
troubles:†††††††††††††††††††††††††††††††† vertige,troubles
dĎorientation†††††† †††† asthťnopies, sĎaggravant le soir
dťbut des symptomes:††††††††††† brusque, soudainement†††††††††††† †††† graduel
strabisme:†††††††††††††††††††††††††††††† prŤsque pas
visible †††††††††††††††††† †††††visible, surtout au regard ŗ cŰtť
inclinaison de la tÍte:†††††††††††† prise consciemment††††††††††††††††† †††† prise automatiquement,
test de
Bielschowsky:†††††††††††† positive, surtout au regard en
bas† positive au regard en haut et en
bas
dťviation verticale: ††††††††††††††† incomitante, en adduction.:
5-10į†† concomitante, en
adduction:10-15į cyclotropie:†††††††† †††††††††††
†††††††††† en haut 1 -5į, en bas 5 - 10į †††† †††††concomitante, 3 - 5į
En
examinant les versions oculaires dans les diffťrentes directions visuelles, on
ne voie souvent pas de dťviation verticale chez un patient avec une parťsie
acquise. Par contre, dans la majoritť des cas, la dťviation verticale† est†
facile a voire dans les conditions congťnitales.
L'inclinaison
de la tÍte est prťsente dans les deux conditions. Alors que les patients avec
parťsie acquise sont trŤs conscients de leur changement de position de la tÍte,
les patients avec parťsie congťnitale ne se rendent pas compte qu'ils ont la
tÍte inclinťe mais souvent cela peut-Ítre dťtectť sur des anciennes photos, par
exemple sur le permis de conduire, qui est habituellement la plus ancienne photo
du patient.
Le
test de Bielschowsky est positif dans les deux groupes. C'est ŗ dire que, si on
incline la tÍte sur le cŰtť atteint par la parťsie, on mesure une augmentation
de la dťviation verticale. La diffťrence entre la parťsie et le strabisme sursoadducteur
est que dans les parťsies le test est surtout positif regard en bas, dans les
strabismes sursoadducteurs le test de Bielschowsky et positif regard en bas et
en haut.
Pour
terminer le diagnostic diffťrentiel entre ces deux conditions, il faut se rappeler,
que líamplitude de fusion verticale est beaucoup plus grande chez les
strabismes sursoadducteurs. Vous savez que la fusion de dťviations verticales
jusqu'ŗ 20į et mÍme plus peut Ítre observťe alors que habituellement, elle
reste normale dans les parťsies trochlťaires acquises.
Traitement des troubles obliques.
Quel
est le meilleur traitement pour troubles oculomoteurs des muscles obliques ?
Etant donnť l'incomitance des dťviations et la cyclotropie dans les parťsies
trochlťaires, la chirurgie des muscles obliques promet dÍtre le meilleur choix.
Un recul du droit infťrieur sur le cŰtť non-atteint peut amťliorer la situation
surtout dans les parťsies congťnitales mais l'incomitance est lle torticollis
sont moins bien traitťs qu'avec la chirurgie des muscles obliques.
Un
traitement avec prismes doit Ítre rťservť pour des cas particuliers oý la
dťviation verticale est la cyclotropie ne sont pas trop marquťes.
Dans
la chirurgie des muscles obliques pour les patients en question, on choisit
soit le recul de l'oblique infťrieur, soit un renforcement de l'oblique
supťrieur ou, dans la majoritť des cas, une chirurgie oblique combinťe.†
Un
traitement avec prismes doit Ítre rťservť pour des cas particuliers oý la
dťviation verticale est la cyclotropie ne sont pas trop marquťes.
le recul du petit
oblique
Technique
de Fink: aprŤs ouverture de la conjonctive par une incision radiaire dans le
quadrant temporo-latťral, le droit externe est chargť sur un crochet qui permet
de tenir l'oeil en adduction. Avec un ťcarteur ťtroit on peut ťcarter la
capsule de Tenon jusqu'ŗ ce qu'on voit la bande rouge du petit oblique sous le
feuillet tťnonien profond. Alors que l'assistant tient le crochet avec le droit
externe et l'ťcarteur, l'opťrateur soulŤve le petit oblique avec une pincette
et l'engage sur un petit crochet. Ensuite le petit oblique est tirť vers
l'avant de son extrťmitť puis il est dťgagť de sa capsule de Tenon. Le prochain
pas est la dťsinsertion du muscle avec une paire de ciseaux. Ensuite on place
les sutures au niveau du premier tiers de l'insertion en partant du bord
antťrieur de l'insertion. Strictement cette technique est une combinaison d'un
recul et d'une tťnotomie des fibres postťrieures. Le point de rťinsertion est
dťterminť ŗ partir du point indiquť par le marqueur de Fink. Cet instrument a
une tige pour le tenir et ŗ l'autre extrťmitť deux branches formant un 'V',
chacune de 6 mm de longueur. L'extrťmitť de l'une des branches est placťe ŗ
l'extrťmitť infťrieure de l'insertion du droit externe en prolongation de cette
insertion. L'autre branche est dirigťe vers l'arriŤre. Son extrťmitť indique un
point situť ŗ 8 mm de l'angle antťrieur de l'insertion physiologique du petit
oblique. Selon le dosage voulu, la rťinsertion peut se faire au niveau de ce point
ou alors au-dessus ou au-dessous de lui. A Giessen, on dťtermine le point de
rťinsertion au moyen díun compas et líon pratique un antťro-dťplacement de 1 mm
pour chaque tranche de 3 mm de recul. Petite remarque: Il est possible de
varier davantage líeffet de ce recul en changeant la distance de la rťinsertion
du limbe sclťrocornťen. Si on raccourcit la distance on a moins d'effet sur la
cyclotropie et vice versa.
technique pour un
renforcement du grand oblique
La
technique pour un renforcement du grand oblique est essentiellement celle
dťcrite par CŁppers en 1963. AprŤs une incision radiaire de la conjonctive dans
le quadrant temporo-supťrieur, la capsule de Tenon est dissťquťe avec des
ciseaux fermťs puis un crochet est glissť du cotť temporal et derriŤre
l'ťquateur sous le droit supťrieur. L'oeil est doucement tirťe vers le bas et
vers l'intťrieur . Avec un ťcarteur on ťcarte le bord temporal du droit
supťrieur ce qui fait apparaÓtre le tendon du grand oblique. Crochet et
ťcarteur sont donnťs ŗ l'assistant puis avec un pincette on saisit le tendon
pour le charger sur un petit crochet et le libťrer des fibres de Tenon. Ensuite
le tendon est chargť sur le plicateur de CŁppers qui permet un dosage prťcis de
la longueur du pli. Le tendon lui-mÍme aprŤs Ítre pliť est suturť au bord
antťrieur et au bord postťrieur. La plicature du tendon est finalement
superficiellement fixťe sur la sclŤre du cŰtť temporal de l'insertion.
l' occlusion
diagnostique
Dans des cas atypiques avec des angles strabiques atypiques
une occlusion diagnostique est recommendťe pour faciliter le choix de la
chirurgie envisagť chez un patient avec une parťsie de l'oblique supťrieur.
L'interruption de la vision binoculaire pendant quelques
jours est accompagnťe d'une augmentation de l'incomitance de la dťviation
verticale et de la cyclotropie. Dans ces cas-lŗ, on peut choisur une chirurgie
des muscles obliques.† Si la comitance
des angles strabiques persiste en dťpit d'une occlusion diagnostique, le recul
du droit infťrieur du cotť non-atteint est probablement le meilleur choix..
efficacitť de
chirurgie combinťe des muscles obliques
La chirurgie combinťe des muscles obliques peut etre
recommandťe si la dťviation verticale, mesurťe en adduction est supťrieure de
12 į.
En moyenne on obtien une rťduction de la dťviation verticale
en adduction de 1,4 į par mm de trajet opťratoire et une rťduction de la
cyclotropie d'environ 1į par mm.
chirurgie
monomusculaire
La chirurgie monomusculaire consiste d'un recul du petit
oblique ou d' un renforcement du grand oblique. En moyenne on obtien une
rťduction de la dťviation verticale en adduction de 1,0 į par mm de trajet
opťratoire et une rťduction de la cyclotropie d'environ 0,7į par mm dans les
recul du petite oblique. L'effect sur la cyclotropie d'un renforcement du grand
oblique est moins prťdictible.
Dans la chirurgie des muscles obliques combinťes et dans le
renforcement isolťe du grand oblique on avec le dosage recommandť on a souvent
ne surcorrection postopťratoire de la cyclotropie et/ou de la dťviation
verticale surtout au regard en haut e adduction, soi disant un effect ffect de
Brown. Il y a un rel‚chement de l'effect opťratoire aprŤs quelques moiset une
rťduction du syndrome de Brown et de la surcorrection de la cyclotropie.
Une
opťration des muscles horizontaux y compris la myopexie rťtroťquatoriale n'a
pratiquement pas d'effect sur l'opťration des muscles obliques. L'effect d'une
opťration horizontale† sur la dťviation
verticale en adduction est une quantitťe nťgligable.
Autrement
dit la chirurgie des muscles obliques -monomusculaire ou combinťe- garde son
effectivitťe si elle est combinťe avec une chirurgie des muscles horizontaux.
Les deux types de chirurgie peuvent etre fait simultanťment sans changement
dťffectivitť par rapport ŗ une chirurgie uniquement horizontal ou oblique.